ENDOMETRIOSIS E INFERTILIDAD
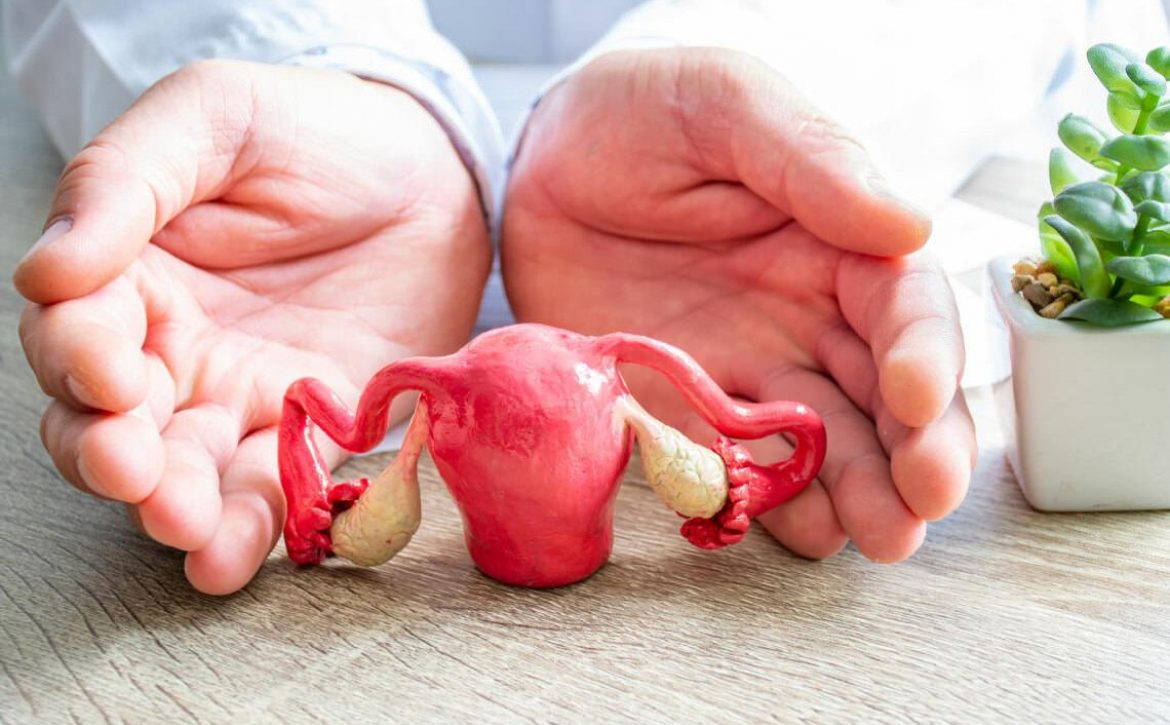
La endometriosis se caracteriza por la presencia de tejido endometrial (Glándulas y estroma) fuera de la cavidad uterina.
¿Cómo se manifiesta la endometriosis?
Este trastorno puede manifestarse a través de:
- Lesiones:
- en la superficie peritoneal
- de infiltración profunda peritoneal
- en el ovario.
- Nódulos en el tabique recto vaginal.
Se manifiesta principalmente a través del dolor pelviano, el que pudiese tener múltiples formas como síntomas:
- Dismenorrea
- Dispareunia
- Dolor pélvico intermenstrual.
- Disquecia
Estos síntomas se producen como consecuencia del sangrado cíclico de los implantes peritoneales con la inflamación, formación de adherencias y retracción entre estos. Como también puede ser asintomática y manifestarse a través de la infertilidad.
ESTUDIOS COMPLEMENTARIOS
Los exámenes de imágenes son fundamentales en el diagnóstico de la endometriosis, siendo la ecografía ginecológica (transvaginal y pelviana) importante cuando se sospecha de esta patología.
En los casos de pacientes en estudio de infertilidad, de los cuales se sospecha de endometriosis, es fundamental incluir dentro del estudio una evaluación completa del estado reproductivo de la pareja.
La endometriosis puede comprometer la fertilidad en la mujer a través de la distorsión anatómica de los órganos reproductivos, producto de la formación de adherencias y/o destrucción de los órganos genitales y otras estructuras pélvicas.
¿Cuál es su tratamiento?
El tratamiento de cada paciente debe ser individual, y éste va a depender del tipo de endometriosis, así como también de los síntomas, calidad de vida y el estatus reproductivo de la pareja. Es importante tomar en consideración la duración de la infertilidad, la edad de la mujer, la calidad de la reserva ovárica y el antecedente de tratamientos previos de fertilidad.